Häufig noch synonym verwendete Begriffe wie Angstneurose, Herzphobie, vegetative Labilität, hyperkinetisches Herzsyndrom, Vasomotorische Neurose, Da-Costa-Syndrom, Kardiorespiratorisches Syndrom, Neurasthenie, Vegetative Dystonie, Hyperkinetisches Herzsyndrom, Anstrengungsphobie, psychovegetatives Erschöpfungsyndrom, usw. sind seit über 10 Jahren überholt, sie beruhen auf einem Verständnis der Erkrankung aus einer Zeit als noch keine großen Therapiestudien vorlagen und noch andere psychiatrische Klassifikationen verwendet wurden.
Angst ist immer unangenehm. Sie ist aber nicht immer zerstörerisch oder schädlich. Im konstruktiven Sinn hat sie die Funktion als wachsames Regulativ, Ziele eines Menschen mit seinen Handlungen in Einklang zu bringen. So gesehen ist es gelegentlich angemessen und nützlich, Angst zu haben. „Angst ist erst dann auffällig, wenn ein Mensch zuviel oder zuwenig davon besitzt.“

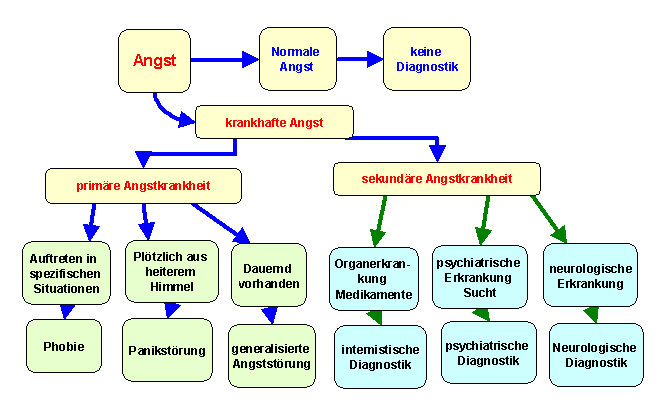
Wann ist Angst krankhaft?
Angst wird zur Krankheit wenn:
man stark unter ihr leidet oder sie unangemessen stark in Bezug auf den Auslöser ist, oder ohne Grund auftritt nicht durch die Vernunft erklärt oder den Willen beseitigt werden kann, sie jeder Hinsicht in bezug auf den Auslöser unverhältnismäßig ist. Sie zu häufig und zu lange auftritt man befürchtet die Kontrolle zu verlieren, man Angstsituationen vermeiden muss mit einer nennenswerten Einschränkung des täglichen Lebens. Die Probleme kennt tatsächlich jeder, aber nicht in dem Ausmaß, in dem solche Symptome den Angstkranken überfallen. Zur Krankheit wird es dann, wenn der Betroffene es selber nicht mehr kontrollieren kann, wenn er stark darunter leidet und wenn sein Leben wirklich beeinträchtigt wird.
Angst ist eines der häufigsten psychopathologischen Symptome. Es muss zwischen einzelnen Angstsymptomen und Angsterkrankungen unterschieden werden.
Die für Panikattacken typische Angst unterscheidet sich von generalisierter Angst dadurch, dass sie anfallsweise auftritt, innerhalb kurzer Zeit einen Gipfel erreicht und typischerweise ausgeprägter ist.
Man unterscheidet
- spontane Panikattacken, bei denen das Einsetzen der Panikattacke nicht von situativen Auslösern abhängt (d.h. tritt spontan, „wie aus heiterem Himmel“, auf);
- situationsgebundene (ausgelöste) Panikattacken, die fast immer direkt bei der Konfrontation mit dem situativen Reiz oder Auslöser oder dessen Vorstellung auftreten (z. B. führt der Anblick einer Schlange oder eines Hundes jedes Mal sofort zu einer Panikattacke)
- und situationsbegünstigte Panikattacken, deren Auftreten bei der Konfrontation mit einem situativen Reiz oder Auslöser wahrscheinlicher ist, die aber nicht immer mit dem Reiz assoziiert sind und nicht notwendigerweise sofort nach der Konfrontation auftreten (z.B. wenn Attacken häufig beim Autofahren auftreten, die Person jedoch auch Autofahrten ohne Panikattacken erlebt oder wenn es erst eine halbe Stunde nach Beginn der Autofahrt zu einer Panikattacke kommt).
Allgemeines zu Angst- und Panikstörungen
Das Auftreten der Panikattacken ist den Betroffenen meist nicht erklärbar. Zusammenhänge mit der äußeren Lebenssituation lassen sich meist nicht unmittelbar erkennen. Außergewöhnliche Stresssituationen werden von den Patienten oft verneint. Die Anfälle treten häufig in der Ruhephase, ja, sogar aus dem Schlaf heraus auf. Manchmal geht dem Beginn eines Paniksyndroms auch ein schwerwiegendes Lebensereignis voraus. (Häufig Trennungserlebnisse, Todesfälle, schwere Krankheiten in der Familie), Meistens liegt dieses Wochen, Monate manchmal über ein Jahr zurück. Aus diesem Grund wird häufig der Zusammenhang nicht mehr hergestellt. Die Angst kommt deshalb „aus heiterem Himmel“, oder sogar nachts aus dem Schlaf heraus. Auch längerfristige chronische Überforderung ist oft ein Auslöser. Man nimmt gegenwärtig nach Zwillingsstudien etc. an, dass Panikstörungen und andere Angststörungen zu etwa 40% erblich bedingt sind. Es sind viele unterschiedliche Subformen bekannt, bei denen zum Teil die Genlokalisation bekannt ist. Beispielsweise gibt es eine Form die durch Zigarettenrauchen im Jugendalter begünstigt ist und auf dem Chromosom 9q31 lokalisiert ist, oder eine Form bei der die Betroffenen auch zu Blasenentzündungen neigen, die auf dem Chromosom 13 locus q32–33 lokalisiert ist, eine besondere Rolle spielt auch das Gene 22q11 das die Catechol-o-Methyltransferase (COMT) codiert, das Enzym das im Noradrenalinstoffwechsel eine wesentliche Rolle spielt. Überängstlichkeit der Eltern, Verwahrlosung oder Misshandlungen als Kind, und belastende Lebensereignisse sowie Überforderungen erklären einen großen Teil der anderen Ursachen und Auslöser. Aufrechterhaltend ist die Angst vor der Angst.
Primäre und sekundäre Angststörungen
Symptome von Angststörungen
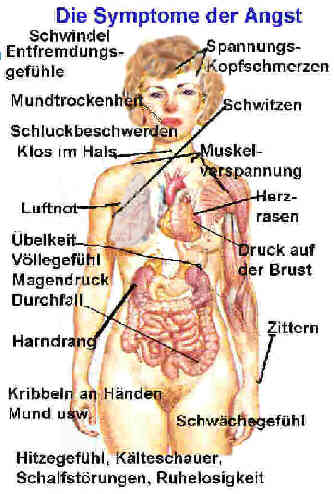
Wegen der häufig im Vordergrund stehenden körperlichen Symptome wird die Diagnose oft spät gestellt. Die Symptome sind sehr vielfältig und reichen von Schwindel, Herzrasen und Zittern über Kopfschmerzen und Muskelverspannungen bis hin zu chronischen Schlafstörungen.
Der Verlauf der Panikstörungen ohne Behandlung ist ungünstig. Wittchen fand in einer deutschen Studie nur bei etwa 14% der Probanden nach sieben Jahren eine Spontanremission (Heilung ohne therapeutische Einwirkung).
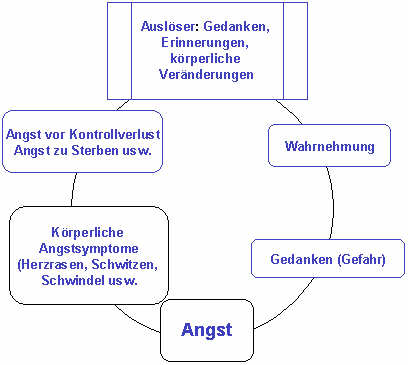
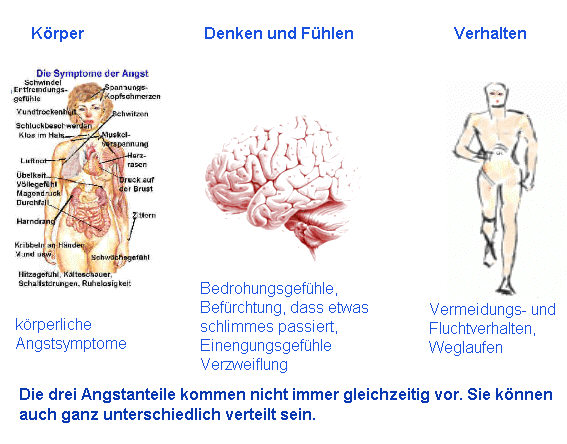
Merke: Bei Patienten mit Angststörungen steht das seelische Erleben von Angst oft gar nicht im Vordergrund der Beschwerden, sondern oft sind es als gravierend empfundene körperliche Symptome (Herzrasen, Schmerzen, vegetative Störungen), die leicht mit körperlichen Erkrankungen verwechselt werden können. Die körperlichen Erscheinungen können als Angstausdruck auch alleine auftreten, ohne dass dem Individuum die verursachende Angst bewusst zu sein braucht. Angstäquivalente können fast jede Körperfunktion betreffen. Hierin liegt der Grund warum immer noch im Durchschnitt erst nach 7 Jahren die richtige Diagnose gestellt wird. Dies obwohl die Symptome der angst im Volksmund seit je her bekannt sind. „Schiss haben“,“ Herzklopfen“ „Das Herz rutscht in die Hose“ „Vor Angst in die Hosen machen“ Die Luft bleibt einem weg“ „Das Herz schlägt bis zum Hals“ usw. Typischerweise beginnt ein Panikanfall mit einer physiologischen oder psychologischen Veränderung (z.B. Herzklopfen, Schwitzen, Schwindel bzw. Gedankenrasen, Konzentrationsproblemen). Diese Veränderungen müssen von der Person wahrgenommen und als bedrohlich interpretiert werden. Das setzt einen psychophysiologischen Teufelskreis in Gang, denn die auf die Interpretation hin einsetzende Angstreaktion verstärkt wiederum die körperliche Symptomatik und die Einengung der Wahrnehmung auf die internen „Gefahren“ – Reize.
Die klare Definition der Erkrankung und die daraus resultierenden Behandlungsstudien zählen zu den wesentlichen Fortschritten der medizinischen Wissenschaft der letzten Jahrzehnte. Die Überweisung an den Facharzt für Psychiatrie oder einen auf Angststörungen spezialisierten Verhaltenstherapeuten.
Durchfall bei Angsterkrankungen
Jeder Durchfall der länger anhält bedarf auch einer Abklärung durch einen Magen- Darmspezialisten, dies gilt selbstverständlich auch wenn gleichzeitig eine Angsterkrankung vorliegt. Mit einer Punktprävalenz von über 9 % bzw. einer 3-Monats-Prävalenz von sogar 69 % der Allgemeinbevölkerung gehören psychosomatische Störungen des Gastrointestinaltraktes zu den am meisten verbreiteten funktionellen Syndromen. Sie sind die häufigste Ursache von Bauch- Beschwerden. Schepank H. Psychogene Erkrankungen der Stadtbevölkerung.Berlin, Heidelberg Springer-Verlag 1987; Schüßler G. Funktionelle Magenbeschwerden.Dt Ärztebl 1999; 96: A-419-423 Durchfall ist auch ein häufiges Symptom im Rahmen von Angstkrankheiten,- insbesondere bei Panikstörungen mit Agoraphobie und dort meist reine Folge der Angst. Der Volksmund weiß dies mit Sätzen wie „Schiß haben“, Vor Angst in die Hosen machen“, „die Hosen voll haben“ usw. schon immer.. Durchfall, bzw. die Angst nicht rechtzeitig eine Toilette erreichen zu können, ist dabei vordergründig nicht selten ein Grund nicht mehr aus dem Haus zu gehen. Wenn der Zusammenhang zur Angsterkrankung nicht gesehen wird, resultiert daraus nicht selten eine chronische Agoraphobie und ein Medikamentenmissbrauch.
Im Umgang mit diesen Patienten drohen prinzipiell zwei Fehler: Werden sie zu lange unter ausschließlich körperlichen Gesichtspunkten untersucht und behandelt, führt das einerseits zu einer Verschleppung psychosomatischer Diagnostik und Therapie, zur Fixierung des Patienten auf ein organisches Krankheitskonzept und evtl. zu ungeeigneten und komplikationsträchtigen Behandlungen. Andererseits ist das Übersehen einer körperlichen Ursache der Beschwerden wegen der damit möglicherweise verbundenen fatalen Folgen für den Patienten zu vermeiden. Aus diesen Gründen sollte immer beim Verdacht auf das Vorliegen einer somatoformen (körperlich erscheinenden psychischen Störung) oder Somatisierungsstörung eine frühzeitige internistischen und psychosomatische Paralleldiagnostik erfolgen. Diese dient einerseits dem Ausschluss einer organischen Erkrankung und andererseits dem positiven Nachweis einer psychogenen Verursachung der Beschwerden.
Die begleitende Diagnose eines colon iritabile oder unkritisch vom Patienten übernommenen Verdachtsdiagnosen (wie M. Crohn, Colitis usw.) die nie nachgeprüft wurden, sind hier oft der Beginn der Chronifizierung. Neben der Tatsache, dass wegen des Durchfalls oft nicht mehr aus dem Haus gegangen wird, besteht oft eine Scheu tagsüber zu essen, das Nahrungsaufnahme die Durchfälle provozieren kann. Letzteres gilt insbesondere dann, wenn die Angst davor besteht. Oft entwickeln sich in diesem Rahmen auch diverse erheblich einschränkende und wenig erfolgreiche Diäten. Im Gegensatz zu den erfolglosen Diäten bessert sich der Durchfall am schnellsten mit Normalisierung der Nahrungsaufnahme und mit einem Expositionstraining (Wenn also trotz des Durchfalls einfach weiter normal aus dem Haus gegangen wird). Wie bei anderen Angstsymptomen auch, verschlimmert sich das ganze um so mehr, je mehr vermieden wird. Loperamid (Imodium) ist ein Opoid, das durch Stimulation der Opioidrezeptoren im Magendarmtrakt eine Hemmung der intestinalen Sekretion und der Peristaltik (Zusammenziehen der Darmmuskulatur mit Weitertransport des Darminhaltes) bewirkt.
Dabei wird generell davon ausgegangen, dass Loperamid nur im Darm und nicht im Gehirn zur Wirkung kommt. Es sind jedoch in der Literatur Einzelfälle eines Opiatentzuges (mit Schweißausbrüchen, Kälteschauern, Atemnot, Brustschmerzen, Unruhe, Übelkeit, Herzrasen) nach Absetzen von Loperamid beschrieben. Auch sollen Drogenabhängige im teilweise eine solche zentralnervöse Wirkung feststellen können. Einen Einzelfall eine Loperamidabhängigkeit im Zusammenhang mit einer Angststörung wurde im Nervenarzt 7/2000 beschrieben (Langlitz N. et al. Loperamidabusus bei Angststörung S.562-564 der Nervenarzt 7/2000). Vermutlich sind solche Loperamidabhängigkeiten häufiger als gemeinhin angenommen. Aus eigener Praxis kenne ich mehrere Patienten, die über eine Zeitspanne zunächst prophylaktisch vor jedem Anlass, bei dem sie eine Beschämung wegen ihres angstbedingten Durchfalls befürchteten, Loperamid einnahmen und zumindest bei 2 dieser Patienten ist es zu einer täglichen Einnahme von Loperamid gekommen. Allen mir bekannten Patienten gelang es allerdings ohne große Probleme nach entsprechender Aufklärung im Rahmen der Behandlung der auslösenden Agoraphobie auf das Medikament zu verzichten. Entzugssymptome habe ich bei diesen Patienten nicht gesehen. Die entsprechende Beobachtung verdient aber weitere Beachtung. Gefährlicher als der mögliche Entzug, ist die Gewöhnung des Darmes an das Medikament, die Entwicklung eines Darmverschlusses.
Teufelskreis der Angst
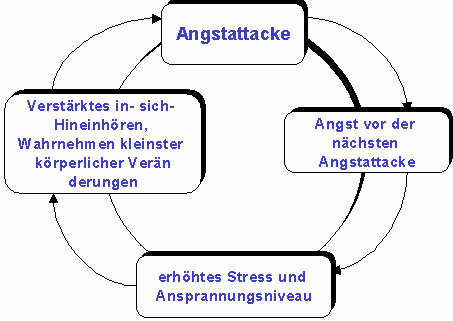
Bei Menschen, die an plötzlichen, scheinbar unerklärlichen Angstanfällen leiden, hat sich in aller Regel zwischen den verschiedenen Bestandteilen der normalen Angstreaktion ein Teufelskreis herausgebildet. Obwohl dieser Teufelskreis von Mensch zu Mensch verschieden ist, gibt es doch einige wichtige Gemeinsamkeiten. Der Teufelskreis kann nun an jeder Stelle in Gang gesetzt werden. Meist beginnt er nur mit einer Komponente.
Das folgende Beispiel zeigt Ihnen, wie während eines Angstanfalls der Teufelskreis abläuft: Stellen Sie sich vor, Sie bemerken plötzlich, wie Ihr Herz schneller zu schlagen beginnt. Sie haben das Gefühl, Sie können nicht mehr richtig atmen. Sie haben keine Erklärung für diese Symptome und werden ängstlich und stellen sich vor, wie Sie nach Luft schnappen müssen. Gleichzeitig denken Sie, Sie fallen gleich in Ohnmacht. Sie nehmen hier also körperliche Symptome wahr und interpretieren sie als gefährlich, als Warnung vor etwas Schrecklichem, das bald geschehen könnte. Diese Vorstellung erzeugt Angst. Durch die Angst werden in Ihrem Körper weitere physiologische Veränderungen ausgelöst (z.B. Adrenalinausschüttung), und die körperlichen Symptome werden noch intensiver. Ihnen wird jetzt sehr schwindlig und heiß, und Sie fangen an zu schwitzen und haben das Gefühl zu schwanken. Ihre Gedanken fangen an zu rasen, und Sie fühlen sich völlig verwirrt. Sie denken: ,,Ich verliere den Verstand und werde vollständig die Kontrolle verlieren.“ Ihr Herz schlägt noch schneller, und Sie spüren Schmerzen in der Brust. Sie nehmen wiederum die jetzt stärker gewordenen Symptome wahr und bewerten Sie erst recht als gefährlich, da sie ja wirklich stärker geworden sind und Sie somit Ihre Befürchtung einer drohenden Gefahr bestätigt sehen. Das ganze schaukelt sich also auf. Sie denken jetzt: ,,Ich werde einen Herzanfall bekommen.“ Sie werden noch ängstlicher. Sie denken: ,,Dieses Gefühl wird nie wieder weggehen, und niemand wird mir helfen können. Ich habe Angst zu sterben.“ Sie würden gerne irgendwohin laufen, wo Sie sich sicher fühlen, aber Sie wissen nicht wohin. Sie rufen jetzt Ihren Arzt an und bitten ihn um Hilfe. Sie spüren sofort, dass nach dem Telefongespräch Ihre Angst langsam nachlässt. Bis der Arzt bei Ihnen ist, ist Ihre Angst fast verschwunden.
Das Beispiel zeigt unter anderem, dass körperliche Symptome häufig stärker werden, wenn man besonders auf sie achtet. Da die Person in dem Beispiel keine Erklärung für ihre Symptome hatte, wurde sie ängstlich. Weil sie ängstlich war, bekam sie noch mehr Angst. Je ängstlicher sie wurde, desto stärker wurden die Symptome und umgekehrt. Manche Menschen, die einmal starke Angst erfahren haben, werden sehr empfindlich gegenüber körperlichen Veränderungen. Sie nehmen sehr schnell körperliche Veränderungen wahr, sie achten verstärkt auf diese Symptome, bewerten sie als besonders gefährlich und setzen so den Teufelskreis in Gang.
Wie bereits erwähnt, kann der Teufelskreis der Angst an verschiedenen Punkten ausgelöst werden. Das folgende Beispiel zeigt einen Teufelskreis, der durch die Gedankenkomponente ausgelöst wird: Sie lesen in der Zeitung, dass jemand in Ihrem Alter an einem Herzinfarkt gestorben ist. Sie denken: ,,Ich könnte auch an einem Herzinfarkt sterben. Viele Angstanfälle wird mein Herz nicht mehr aushalten können.“ Durch diese Gedanken beginnt Ihr Herz schneller zu schlagen. Sie bemerken, dass Ihr Herz schneller schlägt und denken natürlich sofort: ,,Oh Gott, beginnt jetzt wieder ein Angstanfall?“. Dadurch werden Sie ängstlich, und Sie achten vermehrt auf Ihr Herzklopfen. Wie bereits erläutert, fängt durch diese Reaktion Ihr Herz wirklich an, noch schneller zu schlagen und trägt so zur Entstehung des Teufelskreises bei. In beiden Beispielen wird ein Aufschaukelungsprozeß in Gang gesetzt, der dann oft dazu führt, dass Sie Ihr Verhalten verändern. So werden Sie z.B. eine Tablette nehmen oder Sie werden sogar aus der Situation flüchten.
Noch einmal zusammenfassend kann der Teufelskreis also an jeder Stelle in Gang gesetzt werden: Er kann durch negative Gedanken ebenso wie durch die Wahrnehmung körperlicher Veränderungen ausgelöst werden. Entscheidend ist dabei, dass diese inneren Reize (vor allem körperliche Veränderungen) als Gefahrensignale interpretiert und somit stärker werden. Erst dadurch kommt der Aufschaukelungsprozeß so richtig in Gang. Als Konsequenz der Aufschaukelung wird dann auch Ihr Verhalten beeinflusst. Angstanfälle entstehen also als eine Reaktion auf die Wahrnehmung und Bewertung innerer Reize. Obwohl diese Reaktion zunächst meist verständlich und weitgehend natürlich ist, geht sie bei manchen Menschen zu weit, da sie auf falschen Bewertungen beruht. Ihre Angstreaktion auf die von Ihnen als gefährlich interpretierten Reize ist dabei ganz natürlich, aber Ihre Bewertungen von Reizen, für die Sie keine Erklärung haben, als gefährlich, ist in diesem Fall falsch
Epidemiologie (Verbreitung)
Ungefähr 1% der Bevölkerung leiden nach deutschen Erhebungen jährlich an der Panikkrankheit, das entspricht in Deutschland 0,82037 Mio.Menschen. Vermutlich ist diese Zahl allerdings zu niedrig angesetzt. Das neue National Comorbidity Survey-Replication (NCS-R) geht in den USA von einer Prävalenz von 2,7% im Jahr und 4,7% für die Lebenszeit aus. (Arch Gen Psychiatry 2005; 62: 617–27, Arch Gen Psychiatry 2005; 62: 593–602). Die Panikkrankheit nimmt bei ca.50%einen chronisch-rezidivierenden Verlauf, was ein Grund für die hohe Komorbidität mit Alkoholmissbrauch und -abhängigkeit (ca.30%)ist. Agoraphobie tritt bei 30 –50%der Patienten mit Panikkrankheit hinzu. Frauen sind ungefähr doppelt so häufig betroffen wie Männer, der Beginn ist meist im Jugendalter und im frühen Erwachsenenalter, Agoraphobien und Depressionen kommen bei den Betroffenen häufig gleichzeitig oder zeitversetzt vor. Auch Kinder leiden manchmal unter Panikattacken, häufig haben diese Kinder gleichzeitig Trennungsangst und soziale Ängste. Obwohl die Störung überwiegend in den jungen Jahren beginnt sind auch viele Frauen in den Wechseljahren betroffen. Bei den älteren Betroffenen sind die Symptome meist milder als bei Beginn in jungen Jahren. In einer großen epidemiologischen Untersuchung berichteten 17.9% (95% confidence interval, 16.6%-19.2%) der Frauen in den Wechseljahren über Panikattacken, voll ausgeprägte Attacken hatten 9.8%; Attacken mit eingegrenzten Symptomen 8.1%). Am häufigsten waren die Panikattacken bei Frauen, die auch an Migräne, Emphysemen, kardiovaskulären Erkrankungen, Brustschmerzen bei EKG Ableitung und Symptomen einer Depression litten. Negative „life events“ im letzten Jahr führten deutlich häufiger zu Panikattacken, Hormonbehandlung hatte keinen Einfluss auf die Häufigkeit von Panikattacken. Auch in der Allgemeinbevölkerung kommen Angststörungen bei Menschen mit körperlichen Erkrankungen bis zu doppelt so häufig vor, wie bei körperlich Gesunden, betroffen sind vor allem Menschen, die an Schilddrüsenerkrankungen, Atemwegserkrankungen, gastrointestinalen Erkrankungen, Migraine und an Allergien leiden. Besonders, wenn die Angststörung nicht behandelt wird, verschlimmert sich auch das subjektive Leiden an den körperlichen Symptomen, die Lebensqualität und das Ausmaß der subjektiv empfundenen Behinderung. (Arch Intern Med. 2006;166:2109-2116) 25–60% der Patienten die wegen Schmerzen in der Brust zum Kardiologen geschickt wrden leiden nach Studien unter Panikattacken, in der Nachuntersuchung solcher Patienten nach einem Jahr befanden sich 6% der unter einer Panikstörung leidenden in fachgerechter Behandlung. (General Hospital Psychiatry 28 (2006) 516– 524). In einer anderen Studie waren es nach 2 Jahren 22%, die in fachgerechter Behandlung waren, obwohl 32% inzwischen über Suizidgedanken berichteten. (Can J Emerg Med 2003;5:247 – 54.)
Nach den bisher bekannten Studien wäre die ideale Behandlung, wenn bereits der Arzt der bei der ersten Panikattacke notfallmäßig aufgesucht wird, mit dem Krankheitsbild vertraut wäre und die Betroffenen entsprechend aufklären würde und zur Konfrontation anhalten würde. Bei einer großen Zahl würde es dann bei einer einzelnen Attacke bleiben. Am J Psychiatry 1992; 149: 944–46.Die Versorgungsrealität ist leider anders. Angst führt im Vergleich zu organbezogenen psychosomatischen Syndromen zu den größten Behinderungen Berufs- und Privatleben und zu den stärksten subjektiven Beeinträchtigungen. Zum Beispiel waren insgesamt nur 20% der in der ECA-Studie untersuchten Menschen arbeitslos, dagegen hatten aber 36% der Phobiker, 45% der Menschen mit Zwängen und 60% der Paniker keine Arbeit. Panikstörungen und Agoraphobie haben dennoch eine langfristig bessere Spontanprognose und bessere Behandlungsprognose als generalisierte Angststörungen oder schwerere soziale Phobien. Leider sieht man bei Rentengutachten sehr häufig Menschen mit solchen an sich gut behandelbaren Störungen, bei denen bisher die Diagnose nie gestellt worden ist, obwohl sie soweit gehend beeinträchtigt sind, dass sie wegen dieser Störungen Rente beantragt haben. Obwohl Menschen mit Panikstörungen häufig Ärzte aufsuchen, wird die Diagnose vom Hausarzt und vom regelmäßig aufgesuchten Kardiologen (Herzspezialisten) sehr häufig nicht gestellt, bzw. es wird versäumt eine bei diesen Störungen wirksame Behandlung einzuleiten. Der Ausschluss einer körperlichen Krankheit mit dem Hinweis:“ Das ist nur seelisch“ hilft den Betroffenen nicht, trägt zur Chronifizierung bei, vermittelt ihm keine Hilfe, mit der er mit den körperlichen Symptomen und seiner Angst zurecht kommen kann; von dem dabei mitschwingenden diskriminierenden Unterton ganz zu schweigen.
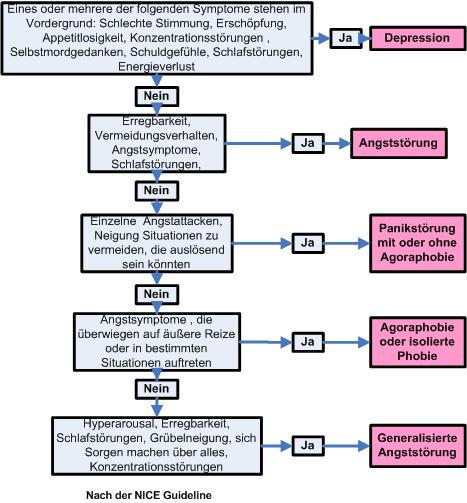
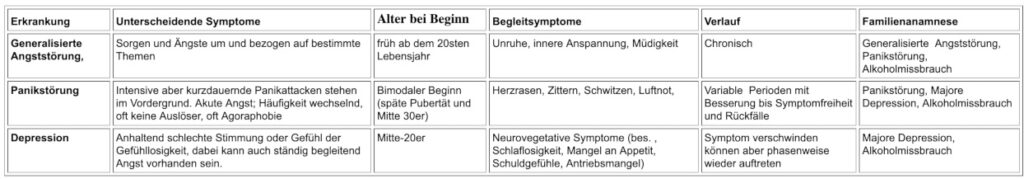
Die Unterscheidung Generalisierte Angststörung, Panikstörung und Depression
Ursachen
Die Ursachen bzw. die Pathogenese der Agoraphobie und der Panikattacken sind – wie auch bei den anderen Angsterkrankungen – ausgesprochen komplex.
Man geht heute mit Sicherheit davon aus, dass gerade bei dieser Form der Angststörung biologische Faktoren eine wesentliche Rolle spielen. Sicher ist es, dass es eine biologische Empfindlichkeit für Angst-Störungen gibt, die dann die Basis für psychologische Faktoren in der Entstehung bildet. Neurophysiologisch spielen insbesondere Neurotransmitter (Überträgerstoffe zwischen den Nervenzellen )- Verschiebungen im Hippocampus, im limbischen System allgemein und im sog. Locus coeruleus eine Rolle. Neben der Beteiligung insbesondere von noradrenergen Rezeptoren wird auch intensiv die Rolle serotonerger Rezeptoren diskutiert. Im Rahmen dieser biologischen Ursachen spielen auch hormonelle Faktoren eine wesentliche Rolle. Bei Panikattacken gibt es Hinweise auf eine verstärkte Sekretion von CRH. Außerdem gibt es Veränderungen bei ACTH, Prolactin und Wachstumshormonen. Es wird aber davon ausgegangen, dass keine dieser Faktoren alleine für die Agoraphobie oder für Panikattacken verantwortlich ist. zur Stresshypothese und was dort biologisch passiert“
Kinder von Eltern die unter einer Panikstörung leiden, haben ein 2- bis 3-fach erhöhtes Risiko, ebenfalls eine Panikstörung zu entwickeln. Kinder von Eltern die unter einer Panikstörung leiden, erkranken auch wesentlich früher als Kinder aus unbelasteten Familien. Nocon A, Wittchen HU, Beesdo K et al.Depression and Anxiety. (2007) DOI 10.1002/da.20425
In Zwillingsstudien ist gesichert worden, dass auch genetische Ursachen eine Rolle spielen. Eine neuere sehr große Zwillingsuntersuchung (7500 Zwillinge) sieht einen entscheidenden Effekt der Veranlagung bei der Entstehung von Phobien. Andere verhaltenstherapeutische und analytische Modelle mit einer Stress und Veranlagungstheorie sind schlechter belegt. Traumen scheinen dabei sogar vor Phobien zu schützen, je schwerer das Trauma um so weniger Phobien. Umgekehrt wird von einer hohen Bedeutung der Veranlagung ausgegangen. Etwa 35% bis 45% der Fähigkeit sich an phobische Stimuli zu gewöhnen scheint nach einer anderen Zwillingsuntersuchung genetisch bedingt. Dabei scheinen 2 unterschiedliche Gene eine Rolle spielen. John M. Hettema Arch Gen Psychiatry. 2003;60:702-708. Kendler, Arch Gen Psychiatry. 2002;59:242-248) Die Autoren dieser Studie gingen sogar davon aus, dass Phobien generell angeboren sind.
Sie stellten damit das Stress-Diathese-Modell in Frage. (Nach diesem Modell kommt es bei bestehender, möglicherweise genetisch übertragener Diathese (Veranlagung) sowohl durch Kindheitstraumata als auch später Erlebtes zum Ausbruch der Erkrankung. Generell besteht dann ein erhöhtes Potenzial zur Angstbereitschaft. Das bedeutet, dass auch nur geringfügige Stimuli unrealistische und übertriebene Angstreaktionen auslösen.) Wissenschaftler sind diesen Genen auf der Spur. Viele Erfolge der pharmakologischen Psychiatrie stützen sich auf eine immer bessere Kenntnis von Transmittersubstanzen, ihren Rezeptoren und deren Beeinflussung durch metabolische Inhibitoren oder Analoga. Es war deshalb klar, dass die Neurogenetik ihr Augenmerk zunächst auf diesen Aspekt der Funktion lenkte, zumal die genetische Analyse komplexer quantitativer Merkmale sehr aufwendig ist. Durch die Verfügbarkeit klonierter Sequenzen von Peptid-Neurotransmittern, metabolischen Enzymen und Rezeptoren war es möglich, nach putativen Polymorphismen in den codierenden Genen zu suchen und diese mit quantifizierbaren Persönlichkeitsmerkmalen zu korrelieren. In einigen Fällen wurden Wissenschaftler bei der Suche nach der sprichwörtlichen Stecknadel im Heuhaufen fündig.
Es wurde zum Beispiel ein Zusammenhang zwischen der Charaktereigenschaft „Neugier“ und einer charakteristischen Veränderung in einem Exon des Dopamin-D4-Rezeptors gefunden. Der Polymorphismus betrifft mehrere Wiederholungssequenzen eines 48-bp-Motivs. Individuen mit mehrerern Repeats hatten signifikant höhere ‚Neugierkoeffizienten‘ als solche mit weniger Repeats. Darüber hinaus wurden auch das Aufmerksamkeits-Defizit-Syndrom und Hyperaktivität positiv mit der Frequenz des Motivs korreliert. Diese Untersuchungen wurden unabhängig voneinander in zwei Kulturkeisen bzw. ethnischen Gruppen durchgeführt und führten zu identischen Resultaten. Die gleiche Arbeitsgruppe untersuchte auch die Korrelation zwischen einem Serotonin-Transporter-Allel und „Ängstlichkeit“, beziehungsweise Depression. Der Metabolismus und die Aufnahme von Serotonin ist ursächlich bei der Entstehung von depressiven Gemütszuständen und ist das Ziel für viele antidepressive Pharmazeutika.
Bei einer molekularen Analyse des Serotonin-Transporter-Gens stellte es sich heraus, dass es eine polymorphe Region im Promotor des Gens gibt, welche die Transkriptionseffizienz beeinflusst. Dieser genetische Polymorphismus trägt zwischen 7% und 9% zur Gesamtvarianz ängstlichkeitsbestimmter Persönlichkeitsmerkmale bei, was auf 10 bis 15 Gene schließen lässt, die zur Variabiltät solcher Eigenschaften beitragen. Das Verfahren der Korrelationsanalyse von bestimmten Verhaltensmerkmalen mit Allelen von Genen ist eine viel versprechende Methode. Die bei der Heritabilität von Charaktereigenschaften zu erwartenden kleinen Effekte einzelner Gene müssen statistisch erfassbar sein, bevor ein Modell der Persönlichkeitsentwicklung entworfen werden kann, das auch molekulare Erkenntnisse berücksichtigt. In einem klassischen Experiment wurde das Merkmal der „Ängstlichkeit“ von Mäusen anhand ihrer Fluchtbereitschaft in einer Versuchsanordnung getestet, die ein offenes Gelände bei heller Beleuchtung simulierte. Für nachtaktive Nagetiere ist diese Situation besonders stressbehaftet. In jeder Generation wurden die Individuen selektiert, die entweder besonders ängstlich oder aber besonders mutig waren und jeweils untereinander gekreuzt. Nach Selektion über 30 Generationen unterschieden sich der „ängstliche“ wie auch der „mutige“ Inzuchtstamm signifikant von Wildtyp-Kontrollen. A
ußerdem zeigte das Experiment, dass selbst nach so vielen Generationen eine weiter divergierende Tendenz zwischen den Merkmalen beider Gruppen festzustellen war, ein untrügliches Zeichen dafür, dass zahlreiche Gene an dem komplexen Merkmal „Ängstlichkeit“ beteiligt sind. Das Experiment veranschaulicht eindrucksvoll, wie sich polygene Verhaltensmerkmale vererben und der Selektion unterworfen sind.
Phobien lassen sich leicht und mit großem Erfolg mit Training behandeln. Das Flüchten und Vermeiden der gefürchteten Situation oder des gefürchteten Gegenstandes verstärkt Phobien. Mangelndes Training durch Überbehütung und Unterstützung von vermeidendem Verhalten fördert Phobien. Die Erziehung und die Vorerfahrungen kann damit durchaus die Entwicklung der Phobie bei entsprechend veranlagten Menschen fördern. Alleine den Müttern oder den bösen Umständen die Schuld zu geben, scheint aber bei Phobien wie bei den meisten anderen psychischen Störungen falsch zu sein. Vielleicht fällt es vielen auch leichter ihre Phobie zu akzeptieren und etwas dagegen zu unternehmen, wenn sie wissen, dass es ganz einfach auch eine angeborene Stoffwechselstörung ist.
Erbfaktoren können durch Erziehungsfaktoren (Lernen am Modell, mangelndes Selbstwertgefühl, Überbehütung) und andere Umweltfaktoren verstärkt werden. Andauernder besonders großer „Stress“ begünstigt den Ausbruch der Erkrankung und trägt zu ihrer Chronifizierung bei.
Verlusterlebnisse, Todesfälle, Scheidungen, und das Erleben schwerer Krankheiten, Umzüge, oder Unfälle auch in der Nachbarschaft sind häufige Auslöser. Meist kommen dabei die Attacken nicht direkt nach dem Ereignis oft Monate bis zu 2 Jahren später. Wegen dieser Latenz werden sie oft nicht damit in Verbindung gebracht. Der Auslöser ist Angstpatienten nicht nur manchmal dass sie Opfer von Verlusterlebnissen, Todesfälle, schweren Krankheiten, oder Unfällen werden, auch ein berechtigtes „schlechtes Gewissen“ kann der Auslöser sein. Antisoziale Persönlichkeit und antisoziales Verhalten treten überdurchschnittlich häufig zusammen mit Angststörungen auf. Im Ergebnis zweier Studien war das Risiko 2-3fach erhöht. In der Kombination sind dann auch mehr Stress, eine geringe Lebensqualität und auch mehr Selbstmordgedanken zu erwarten. Sareen J et al 2004, Goodwin RD, et al 2003
Ein noch wichtigerer Faktor für die Chronifizierung ist die Unterstützung des Vermeidungsverhaltens durch mitfühlende Angehörige, (die den Betroffenen alles abnehmen). Ebensolches gilt für Therapeuten und Ärzte, die häufig genug unkritisch nur zur Schonung raten. Unterstützen von Vermeidungs- und Fluchtverhalten ist ein Kunstfehler.
Angststörungen durch Rauchen und andere Drogen
Dass Zigarettenrauchen bei einer Vielzahl psychiatrischer Erkrankungen gehäuft vorkommt, ist lange bekannt. Eine neue Untersuchung kommt zu dem Schluß, dass Zigarettenrauchen bei Jugendlichen ein wesentlicher Risikofaktor für die Entwicklung von Angstkrankheiten sein könnte. Schon lange bekannt ist, dass Amphetamine, Ecstasy, und andere Drogen Auslöser der Symptome sein können.
688 Jugendliche aus dem Staat York wurden in einer Studie 1985-1986 im Alter von 16 Jahren und in den Jahren 1991-1993, im Durchschnittsalter von 22 Jahren mit altersangepassten Diagnostischen Interviews befragt. Rauchen von mehr als 20 Zigaretten/Tag) während des Jugendalters war mit einem 6.8 Fach erhöhten Risiko für die Entwicklung einer Agoraphobie, einen 5,5 fach erhöhten Risiko für die Entwicklung einer generalisierten Angststörung und einem 15,5 fachen Risiko für die Entwicklung einer Panikstörung im jungen Erwachsenenalter vergesellschaftet. Dies auch, wenn andere mögliche ursächliche Faktoren herausgerechnet wurden wie Charakterauffälligkeiten, Alkohol und Drogenkonsum, depressive Störungen, Bildung, oder allgemeine psychopathologische Auffälligkeiten. Eine umgekehrte Korrelation bestand nicht, diejenigen, die schon als Jugendliche eine Angsterkrankung entwickelten, griffen im frühen Erwachsenenalter nicht häufiger zur Zigarette als ihre Altersgenossen. Das Image des Mahlboro- Mannes war durch den Hinweis, dass Zigaretten impotent machen in Kampagnen bereits untergraben worden. Vielleicht hat eine der nächsten Anti- Nikotin- Kampagnen für Jugendliche das Motto – Rauchen macht Angsthasen aus Euch- haben. Eine neue Untersuchung hat diese Ergebnisse bestätigt. Gleichzeitig scheinen umgekehrt auch Panikattacken bei Jugendlichen das Rauchen zu begünstigen.
Medikamente und Gifte als Ursache von Angst
Besonders muss dabei an folgende Substanzen gedacht werden: Appetitzügler, Sympathomimetika (auch Nasenspray und „Kreislauftropfen“ bzw. Hypotensiva,), Amphetamine (auch Ephedrin in chinesischen Kräutern, Adrenalin, Noradrenalin), Koffein, Anticholinergika, L-Dopa, Schilddrüsenhormone, Kortikosteroide, Medikamentenallergien, Alkohol, Nikotin, Cannabis, , Kokain, LSD, Opiate (Entzug), Benzodiazepine (Entzug), Barbiturate (Entzug), Natriumglutamat (China-Restaurant-Syndrom). Antiepileptika wie Carbamazepin, Ethosuximid, Topiramat, Gabapentin, Betamimetika und Theophyllin bei Asthmabehandlung, Antihistaminika, Hypoglycämien durch Insulin, Östrogene, Indomethazin, Calziumkanalblocker, Antibiotika wie Cephalosporine, Ofloxacin, Aciclovir, Isoniazid, Spezifische Serotonin reuptake Hemmer durch ein Serotonerges Syndrom (Verschlimmerung durch die medikamentöse Behandlung der Angst möglich).
Angst und Migräne
Wer unter Migräne leidet, hat ein 3,5-fach höheres Risiko zusätzlich auch an einer Panik-Störung zu erkranken. ähnliches gilt für schwere Kopfschmerzformen (Risikofaktor: 5,75). Die Veranlagung scheint – wenn auch in abgeschwächter Form – in umgekehrter Richtung ebenfalls zu bestehen: So haben Panik-Kranke ein um den Faktor 1,85 höheres Risiko, über kurz oder lang auch noch unter schweren Kopfschmerzen zu leiden. Für mögliche Zusammenhänge auf biologischer Ebene könnte sprechen, dass mitunter sowohl Migräne als auch Panik-Attacken auf (allerdings unterschiedliche) Antidepressiva ansprechen. N. Breslau et al.: Headache types and panic disorder Neurology 2001 (56) 350-354)
Angst nach Schädel-Hirn-Trauma
Kinder mit einem schweren Schädel-Hirntrauma haben nach dieser Verletzung ein erhöhtes Risiko, Angstsymptome oder eine Angststörung zu entwickeln. Dabei ist das Erkrankungsrisiko um so größer, je jünger die Kinder zum Zeitpunkt des Traumas waren.Das ist das Ergebnis einer Studie mit 97 Kindern im Alter von vier bis 19 Jahren, die ein schweres Schädel-Hirntrauma erlitten hatten (J Am Acad Cild Adolesc Psychiatry 41, 2002, 148).
Herzrhythmusstörungen und Angst
Auch organisch bedingte Herzrhythmusstörungen können die Auslöser von Panikstörungen sein.
Dann muss man immer beides behandeln, die Rhythmusstörung und die Angstkrankheit. Je nach Form der Rhythmusstörung ist diese wegen organischer Risiken behandlungsbedürftig, oder bedarf nur der Beobachtung. Selten kann auch die Psyche der Grund sein aus dem der Herzspezialist auch eingreifenden Maßnahmen ergreifen muss, wie eine Ablation (Verkochung) der Fasern die die Erregung von dem Herzvorhof zur Herzkammer leiten über den Herzkatheter, um anfallsweises Herzrasen zu verhindern. Organisch bedingte Herzrhythmusstörungen und Panikstörungen müssen klar unterschieden werden, auch wenn beides vorliegt. Dabei muss sowohl der Herzspezialist an die Panikstörung denken wie umgekehrt der Psychiater an die Herzerkrankung.
Persönlichkeitsstörungen und andere Komorbiditäten
In der Literatur (Am Psychiatr Assoc 1998) wird aufgeführt, dass 40-50% der Patienten mit Panikstörungen Persönlichkeitsstörungen aufweisen. Am häufigsten handelt es sich um Cluster-C-
Persönlichkeitsstörungen: Abhängige (dependente) Persönlichkeitsstörungen, zwanghafte (obsessive-compulsive) oder ängstlich-vermeidende Persönlichkeitsstörungen. Aber es finden sich auch Patienten mit affektiver Instabilität (Borderlinepersönlichkeitsstörungen), Hypersensitivität (paranoische Persönlichkeitsstörungen) und narzisstischer Persönlichkeitsstörung. Panikattacken die ausschließlich in phobischen Situationen auftreten (beispielsweise bei Ansicht einer Schlange, Spinne oder Höhenangst werden nicht als Panikstörungen kodiert. Bei Panikstörungen treten die Panikattacken ohne Auslöser oder Grund auf.
Bei vielen Patienten mit Angstsyndromen lassen sich klinisch phobische Einstellungen und Haltungen feststellen, die sich nur bedingt mit den Eigenheiten einer dependenten oder ängstlich- vermeidenden Persönlichkeitsstörung decken. Diese werden separat diagnostiziert und sind auch in der Behandlung zu berücksichtigen. Oft erfordern Sie nach einer Konfrontationsbehandlung der Panikstörung eine weiterführende Behandlung. Ebensolches gilt für die bei fast der Hälfte der Patienten zusätzlich bestehende depressive Störung.
Agoraphobie ist oft eine Folge der Panikattacken, die an bestimmten Orten oder in bestimmten Situationen aufgetreten sind. Allerdings gibt es auch Agoraphobien ohne Panikattacken. Bei einem Drittel der Patienten tritt die Agoraphobie vor der ersten Panikattacke auf. Agoraphobie tritt auch ohne Panikstörung oder Panikattacken als Folge körperlicher Erkrankungen auf. Typische Beispiele sind bei essentiellem Tremor, als Folge eines vestibulären Schwindels, als Folge von Gangunsicherheit bei M. Parkinson oder nach Schlaganfall etc. Ursache ist dann das Unsicherheitsgefühl und die Angst vor Verlust der Kontrolle über die Körperfunktionen bei Aktivitäten außer Haus. Die Behandlung solcher sekundärer Agoraphobien unterscheidet sich allerdings nicht von der Behandlung der primären Agoraphobie, auch ist die Behandlungsprognose ähnlich gut, bzw. die Prognose ohne Behandlung ähnlich schlecht.
Angststörungen bei Kindern
Angststörungen beginnen nicht selten bereits bei Kindern
In 11 von15 Studien weltweit zu behindernden Angststörungen im Kindesalter war die Prävalenz über 10%. (Pine DS.1994;) In 4 von 5 US Studien lag die Prävalenz zwischen 12% und 20%. Wie bei Erwachsenen kommt es bei einer Vielzahl dieser Kinder auch zu anderen psychiatrischen Störungen. Besonders häufig zu Depressionen, Verhaltensstörungen und Substanzmissbrauch. Angststörungen im Kindesalter nehmen in der Regel einen chronisch fluktuierenden Verlauf in das Erwachsenenleben. Obwohl man diese Störungen früher für gutartig hielt, weiß man heute, dass sie zu einer erheblichen Beeinträchtigung des Schul- und Ausbildungserfolges, in der Familie und auch allgemein im sozialen Leben führen. Angststörungen bei Kindern führen bei Erwachsenen auch zum häufigeren Auftreten von Depressionen, Substanzmissbrauch, Selbstmordversuchen, stationären psychiatrischen Behandlungen. Kinder von Eltern mit Angststörungen haben eine erhöhte Wahrscheinlichkeit selbst eine Angststörung zu entwickeln. Bei den meisten Kindern werden die Angststörungen nicht diagnostiziert. Auch in Deutschland haben Kinder- und Jugendpsychiater lange Wartezeiten, in Großbritannien gibt es dank Sparmaßnahmen fast keine Aussicht für eine fachärztliche Diagnostik und Behandlung. Dies ist insofern sehr bedauerlich als, Angststörungen auch bei Kindern mit Verhaltenstherapie oder falls dies nicht möglich ist mit bestimmten Antidepressiva sehr erfolgreich behandelt werden können. Zu unrecht wird oft davon ausgegangen, dass die Ängste bei Kindern und Jugendlichen entwicklungsbedingt normal und vorübergehend seien. Oft wird nicht zwischen der normalen entwicklungsbedingten Furcht auch vor wirklichen Gefahren und Phobien oder Ängsten unterschieden. Vorübergehende Ängste gehören tatsächlich zu einer normalen Kindheit. Wenn aber die Ängste die Entwicklung und die Kontaktfähigkeit eines Kindes einschränken, wenn sie zu Leistungsminderung in der Schule führen sollte eine Diagnostik erfolgen. Dies gilt auch, wenn sie zu Beeinträchtigungen in Freundschaften führen oder bereits auch innerhalb der Familie zu Funktionsbeeinträchtigungen führen. Abgesehen von der Trennungsangst gelten für Kinder die Kriterien für Erwachsene.
Nach dem 45. Lebensjahr nimmt die Inzidenz von Angststörungen deutlich ab.
Fehldiagnosen und Verwechslungen bei Angststörungen
Verschiedene Krankheiten können zur Fehldiagnose einer Angststörung führen bzw. mit einer Angststörung verwechselt werden, da die körperlichen Symptome denen einer Angststörung ähneln. Umgekehrt kann aber auch eine Angststörung fälschlicherweise als eine dieser körperlichen Erkrankungen fehlgedeutet werden.
Auch das gleichzeitige Vorhandensein einer Angststörung und einer ähnlich gearteten körperlichen Erkrankung kann problematisch sein.
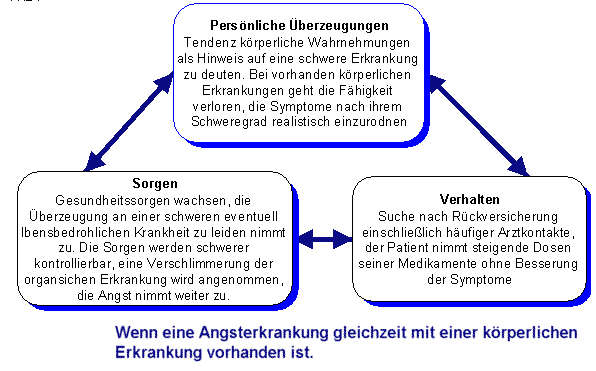
Angststörungen und Schilddrüsenüberfunktion
Schilddrüsenüberfunktionen (Hyperthyreosen) sind zwar insgesamt relativ selten, stellen aber die häufigste Verwechslungsmöglichkeit mit Panikstörungen dar. Schilddrüsenhormone führen zu einer längerandauernde Anhebung des Aktivierungsniveaus, welches sich in einer Erhöhung des Grundumsatzes zeigt. Sie greifen in den Eiweiß-, Kohlehydrat- und Fettstoffwechsel sowie dem Wasser- und Mineralhaushalt ein. Durch diese Wirkung haben die Hormone Einfluss auf Wachstums- und Reifungsprozesse, Vitalfunktionen wie Atem- und Pulsfrequenz und Erregbarkeitssteigerung der zentralnervösen Neuronen. Bei einer Überfunktion läuft somit quasi der gesamte Stoffwechsel beschleunigt ab. Eine Schilddrüsenüberfunktion kann auch einmal eine Panikstörung auslösen, dann muss beides behandelt werden. Die Diagnostik ist hier einfach, meist reicht eine Blutabnahme mit Bestimmung der Schilddrüsenhormone und des TSH. Die Behandlung ist abhängig von der Ursache durch den Endokrinologen. Selbst bei Krebs als Ursache ist die Prognose hier meist gut. Die Operation ist fast immer heilend. Oft ist zusätzlich eine Radiojodtherapie über 4 Wochen nach der Operation zur Elimination von Schilddrüsenrestgewebe oder Metastasen notwendig. Schilddrüsenhormone müssen danach in TSH-supprimierender Dosis weitergegeben werden, um ein Rezidivwachstum zu verhindern oder um mögliche mikroskopische Reste von Karzinomen zurückzubilden.Sowohl Schilddrüsenüberfunktionen als auch Unterfunktionen können zusätzlich Depressionen auslösen.
| Die häufigsten Symptome einer Schilddrüsenüberfunktion | |
| Reizbarkeit/Nervosität | Schlafstörungen |
| Muskelschwäche/Tremor (Zittern), Herzklopfen | Kropf |
| Unregelmäßige Menses | Hitze- Unverträglichkeit |
| Gewichtsverlust | Sehstörungen, Augenentzündungen |
Refluxkrankheit (Sodbrennen) und Angststörungen
Selten sind auch mal Verwechslungen von Panikattacken mit einer Refluxkrankheit (Rückfluss von Magensäure in die Speiseröhre bei ungenügendem Verschluss der Speiseröhre gegen den Magen) möglich, auch kann wenn beides vorliegt die Refluxkrankheit wenn sie ungewöhnliche Symptome macht übersehen werden. Refluxkrankheiten müssen wegen ihrer Komplikationsmöglichkeiten behandelt werden. Zunächst geht es auch beim Reflux um Verhaltensänderungen: Eventuell sind Medikamente mit Schuld: Schmerzmittel, Nitrate, Kalzium- Kanal Antagonisten, und Anticholinergika. Rauchen ist eine wichtige Ursache und sollte eingestellt werden, allerdings ist eine Gewichtszunahme bei dieser Erkrankung manchmal noch schlimmer. Große Mahlzeiten am Abend schaden, Fett und Schokolade, manchmal Kaffee, Tee, Zitrusfrüchte, Fruchtsäfte, Zwiebel, Knoblauch, Zimt usw. können verschlimmern. Da im schlimmsten Fall auch ein Speiseröhrenkrebs die Folge ist muss oft auch mit H2 Rezeptorantagonisten und Protonenpumpenhemmern behandelt werden. Selten ist auch eine operative Behandlung erforderlich.
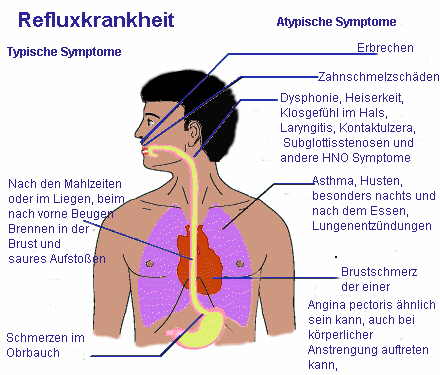
Asthma und Angststörungen
Eine besondere Problematik ergibt sich bei Asthmadiagnosen. Am einfachsten zu handhaben sind dabei Fälle in denen die Asthmadiagnose eindeutig ist. Wegen der Überschneidungen der Asthmasymptomatik mit der Symptomatik von Panikattacken wird häufig eine Angstssymptomatik als Asthmaanfall fehlgedeutet oder eine leichte bronchiale Obstruktionssymptomatik durch Angst übersteigert wahrgenommen (siehe Grafik unten). Die fehlende Besserung der subjektiven Atemnot durch die Asthmamedikamente kann dann die Symptome weiter verstärken. Kompliziert wird die Situation dadurch, dass Asthmamedikamente die Symptome eines Angstanfalls verstärken können. Diese Nebenwirkungen spielen bei den meisten Asthmatikern eine untergeordnete Rolle, wenn aber eine Angstsymptomatik bereits vorhanden ist, und es zu einer reaktiven Überdosierung dieser Medikamente im Sinne eines Missbrauchs kommt, ist diese Nebenwirkung über eine Verstärkung der Angstsymptome sehr bedeutsam. Beispiele der Nebenwirkungen der Betamimentika (z.B.: Albuterol, Isoproterenol,..)die häufig sind: Tremor (Zittern), Übelkeit, Tachykardie (Herzrasen), Palpitationen (Herzklopfen häufig mit empfundenen Unregelmäßigkeiten), Nervosität, erhöhter Blutdruck, Schwindel, Brustschmerzen, Druck auf der Brust, Kopfschmerzen, Schlafstörungen. Auch Theophyllinpräparate können ähnliche Nebenwirkungen haben. Bei Hyperventilation kommt es durch die vermehrte Einatmung kalter, trockener Luft besonders bei Asthmatikern zu einer mäßigen Bronchokonstriktion. Mit einem Peakflowmeter kann dieser Effekt selbst gemessen werden. Bei Abhängigkeit von Nasentropfen kann die nachlassende Wirkung jeweils Erstickungsängste begünstigen, die Inhaltsstoffe selbst können Panikattacken begünstigen.
Am problematischsten ist die Situation für Patienten, bei denen die asthmatische Erkrankung eine Fehldiagnose ist. Nicht ganz selten werden (möglicherweise begünstigt durch eine tatsächlich zu irgendeinem Zeitpunkt vorhanden gewesenen Obstruktion ausschließlich im Rahmen eines Infektes der oberen Luftwege), asthmatisch Erkrankungen alleine auf Grundlage einer Anamnese, dass in Kaufhäusern, Straßenbahnen oder anderen phobischen Situationen Atemnot auftritt, diagnostiziert und behandelt. Dies führt dann meist dazu, dass die Angsterkrankung nicht erkannt und damit auch nicht behandelt wird. Nicht selten sind schwerwiegende Chronifizierungen der Angsterkrankungen mit massiven Einschränkungen die Folge.
Auch die medikamentöse Behandlung der Angsterkrankung ist durch ein gleichzeitig vorhandenes Asthma kompliziert. MAO- Hemmer sind in Kombination mit Betamimetika kontraindiziert, Auch durch trizyklische Antidepressiva (Imipramin) können die Herzkreislauf Nebenwirkungen der Betamimetika erheblich verstärkt werden.
Fazit: Asthmafehldiagnosen sind bei Angsterkrankungen leider nicht selten, diese in Zusammenarbeit mit einem Lungenfacharzt zu klären, ist für die Patienten enorm wichtig um eine Chronifizierung zu verhindern. Auch bei tatsächlich vorhandenem Asthma wird die Behandlung ohne Kooperation der Verhaltenstherapeuten mit dem Lungenarzt und ohne Kenntnisse der Asthmamedikamente durch den Verhaltenstherapeuten scheitern.
Epilepsie und Angststörungen
Ähnlichkeiten die zu Verwechslungen Anlass geben bestehen auch zu bestimmten Arten der Epilepsie.
Panikattacken und fokale Anfälle überschneiden sich in der Symptomatik. 3-4% aller Menschen entwickeln im Laufe ihres Lebens eine Epilepsie, und 60% von Ihnen haben einfach fokale oder komplex- fokale Anfälle. Diese können im Einzelfall schwer von einer Panikattacke zu unterscheiden sein.
Temporallappen- Anfälle beinhalten meist affektive Symptome, wie Angst, und autonome vegetative Zeichen wie veränderte Hautfarbe, Veränderungen beim Blutdruck, und der Herzfrequenz, oft auch eine schwerbeschreibbares vom Bauch aufsteigendes Gefühl. Fokale Anfälle können wie Panikattacken mehrfach täglich auftreten. Verwechslungen in beide Richtungen sind nicht ganz selten.
Gründe an fokale Anfälle zu denken
- Kurze Dauer der Attacke (meist 1 bis 2 Minuten)
- In der Fremdanamnese werden motorische Automatismen berichtet (z.B.: wiederholtes Schlucken, Kauen, Nesteln an den Kleidern)
- Alter über 45 Jahren beim ersten Auftreten der Attacken (es sind aber auch schon bei jungen Patienten Fehldiagnosen vorgekommen)
- Vorgeschichte mit Fieberkrämpfen
- Mangelndes Ansprechen auf übliche Behandlungen der die bei Panikattacken wirksam sind.
Häufige Sorgen bei Angst- und Panikstörungen
Personen mit Panikstörung zeigen charakteristische Überlegungen und Ursachenzuschreibungen im Hinblick auf die Begleiterscheinungen und Konsequenzen der Panikattacken.
Manche befürchten, dass die Attacken darauf hindeuten, dass sie an einer nicht diagnostizierten, lebensbedrohlichen Krankheit (z.B. Herzkrankheit, Schlaganfall) leiden. Trotz wiederholter medizinischer Untersuchungen und Beruhigung, haben sie weiterhin die Befürchtung und Überzeugung, dass sie an einer lebensbedrohlichen Krankheit leiden. Andere befürchten, die Panikattacken seien ein Hinweis darauf, dass sie ,,verrückt“ oder die Kontrolle verlieren würden oder emotional krank seien.
Manche Personen mit wiederholten Panikattacken nehmen aufgrund der Attacken bedeutende Verhaltensänderungen vor (z.B. kündigen sie ihre Arbeit), verleugnen jedoch entweder, Angst vor weiteren Attacken zu haben oder sich Sorgen über die Folgen der Panikattacken zu machen. Die Besorgnis über die nächste Attacke oder deren Begleiterscheinungen ist häufig mit der Entwicklung von Vermeidungsverhalten verbunden, das die Kriterien für Agoraphobie erfüllen kann. In diesem Fall wird Panikstörung mit Agoraphobie diagnostiziert.
Neben der Sorge über die Panikattacken und deren Begleiterscheinungen berichten viele Personen mit Panikstörung auch über fortwährende oder immer wieder auftretende Angstgefühle, die sich nicht auf eine bestimmte Situation oder ein bestimmtes Ereignis beziehen. Andere beginnen, sich große Sorgen über die Ergebnisse von Routinetätigkeiten oder von bestimmten Ereignissen zu machen, vor allem solchen, die mit Gesundheit oder der Trennung von nahestehenden Personen zu tun haben. Zum Beispiel erwarten Personen mit Panikstörung häufig einen katastrophalen Ausgang eines leichten körperlichen Symptoms oder einer Nebenwirkung eines Medikaments (z. B. denken sie, dass Kopfweh einen Gehirntumor oder akute Bluthochdruckkrisen anzeigt).
Solche Personen sind auch viel weniger tolerant gegenüber Nebenwirkungen von Medikamenten und benötigen im allgemeinen fortwährende Beruhigung, damit sie ihre Medikamente nehmen. Bei Personen, bei denen die Panikstörung nicht behandelt oder falsch diagnostiziert wurde, kann die Überzeugung, an einer nicht erkannten lebensbedrohlichen Krankheit zu leiden, zu einer chronischen beeinträchtigenden Angst und zu einer übermäßigen Inanspruchnahmen medizinischer Versorgungseinrichtungen führen. Dieses Verhalten kann emotional und finanziell sehr belastend sein.
In manchen Fällen fällt der Beginn oder die Verschlechterung der Panikstörung mit dem Verlust oder dem Zerbrechen wichtiger persönlicher Beziehungen (z. B. zu Hause auszuziehen, Scheidung) zusammen. Demoralisation ist eine verbreitete Folge: Viele Personen verlieren den Mut, schämen sich und sind unglücklich darüber, dass sie Schwierigkeiten haben, ihre normalen Routinearbeiten zu verrichten. Diese Schwierigkeiten führen sie häufig auf fehlende ,,Stärke“ oder einen ,,schwachen Charakter“ zurück. Diese Demoralisation kann sich auf Bereiche ausweiten, die nichts mit panikbezogenen Problemen zu tun haben. Es kommt vor, dass diese Personen aufgrund von Arztbesuchen oder dem Aufsuchen von Notfallambulanzen häufig bei der Arbeit oder in der Schule fehlen, was zu Arbeitslosigkeit oder zu Schulentlassung führen kann.
Therapie von Angst- und Panikstörungen
Die medikamentöse Standardtherapie ist in erster Linie eine Behandlung mit bestimmten Antidepressiva. Auswahlkriterium für ein spezifisches Präparat ist neben der Wirksamkeit immer auch das Nebenwirkungsspektrum.
Begleitend ist immer auch eine psychotherapeutische Behandlung sinnvoll. Diese ist nur dann adäquat und effektiv, wenn sie eine Aufklärung über die Symptomatik beinhaltet und eine Exposition stattfindet.
Wichtige Elemente sind dabei immer
-die Verhaltens-, Bedingungs- (und ggf. Funktionalitäts-)Analyse,
-die Erstellung eines Krankheitsmodells mit adäquater Psychoedukation,
-die Bewusstmachung bzw. Aufgabe des Flucht- und Meideverhaltens.
Wie wird bei Erstdiagnose einer Angsterkrankung vorgegangen?
Zunächst muss eine genaue Anamnese stattfinden hinsichtlich:
- Dauer der Symptome
- Schwere der Beeinträchtigung
- Grad des Vermeidungsverhaltens
- Schädlichkeit von Ritualen (z.B. bei Zwangsstörungen)
Ein sinnvolles Therapie-Schema ist dann folgendes:
Beeinträchtigung gering, kaum Vermeidungsverhalten | Beeinträchtigung schwer, Vermeidungsverhalten sehr ausgeprägt  |
Ausführliche Aufklärung über die Symptome, evt. Problemlösestrategien, Umgang mit Hyperventilation, Entspannungstechniken, Stressmanagement | Verhaltenstherapie/ oder bei erkennbarem neurotischem Konflikt auch tiefenpsychologisch fundierte Psychotherapie mit Konfrontation und/oder bei der Erkrankung wirksame medikamentöse Therapie |
Verlaufskontrolle, Angebot von Kontrollterminen |  |
Wenn nach 4- 6 Wochen keine signifikante Besserung eintritt |  |
Therapieprognose
Faktoren, die die Therapieprognose beeinflussen:
Günstige Prognose bei:
– Compliance, d.h. Bereitschaft zur Mitarbeit in der Therapie. Die Bereitschaft ist nicht unabhängig vom sog. Leidensdruck aber bedeutend ist in erster Linie nur die Bereitschaft in Richtung einer Veränderung.
– Eine weitgehend normale Stimmung (abgesehen von den Ängsten) erhöht die Chance einer Besserung im therapeutischen Prozess.
– Aktive Mitarbeit
ungünstigere Prognose bei:
– begleitende depressive Verstimmung. Dabei ist sowohl eine von der Angst funktional unabhängige Verstimmung, als auch eine Resignation aufgrund einer lange andauernden Angst und als Folge verschiedener fehlgeschlagener Interventionen gemeint.
– Ungünstige soziale, berufliche und partnerschaftliche Bedingungen, laufendes Rentenverfahren etc. stellen sich für die Behandlung als ungünstig bzw. problematisch heraus.
– Viele phobische Patienten neigen zu Alkohol- und Medikamenten-Missbrauch. Für die Behandlung ist nicht engere Problematik der Abhängigkeit ein Problem, sondern vielmehr spielt der Aspekt der Belastbarkeit eine große Rolle.
keine wesentliche Rolle für die Prognose spielen:
– In der Regel ist die Chronizität der Störung kein prognostischer Faktor. Auch Personen mit lange andauernden Phobien haben ähnliche Besserungschancen wie Patienten mit nur wenige Monate oder Jahre andauernden Ängsten.
– Erwartungen von seitens des Patienten sind nicht relevant. Eine zu hohe Erwartung lässt sich allerdings im Behandlungsprozess häufig nicht einlösen, während zu geringe Behandlungserwartung sich in geringer Mitarbeit ausdrücken kann. Optimal wären deshalb eine realistische Behandlungserwartung und eine aktive Bereitschaft zur Veränderung.
– Für das Behandlungsergebnis ist die Qualität der Partnerschaft weitgehend irrelevant.
– Das Geschlecht, das Alter, der soziale Status des Therapeuten bzw. des Patienten hat keine nachweisliche Bedeutung für das Therapieergebnis. Entscheidend ist nur ob der Therapeut in der Entsprechenden Therapiesituation das Richtige tut, d.h. dass der Therapeut die entsprechende Ausbildung hat.
Allgemeine Empfehlungen
Allgemeine Empfehlungen für Patienten mit Angstattacken und Phobien (kein individueller ärztlicher Rat!):
- Vor einer Behandlung steht die Diagnosestellung, mögliche körperliche Ursachen wie eine Schilddrüsenüberfunktion oder bestimmte Herz- oder Nebennierenerkrankungen müssen ausgeschlossen werden, bzw. deren Behandlung ebenfalls eingeleitet werden
- Auch andere psychiatrische Erkrankungen gehen oft mit Angst oder auch mit Panikattacken einher. Sie bedürfen oft einer anderen Behandlung als eine reine Angsterkrankung. Entsprechend sollte auch vor Beginn der Behandlung eine entsprechende fachpsychiatrische Diagnose stehen. Manche psychiatrischen Erkrankungen verschlimmern sich auch mit psychotherapeutischen Strategien die bei Angstkrankheiten sinnvoll sind.
- Zu Beginn jeder Behandlung steht eine Aufklärung über die Erkrankung und ihre Behandlungsmöglichkeiten
- Wenn die Diagnose feststeht: Sinnvolle Behandlungen kombinieren das Lernen mit den körperlichen Symptomen umzugehen mit der Vermittlung von Informationen zu Strategien zur Bewältigung von Angst.
- Grundprinzip ist, nicht nur die Angst der Patienten zu reduzieren, sondern Ihnen Fertigkeiten und Strategien zu vermitteln, die sie auch ohne Therapeuten selbständig einsetzen können.
- Dem Patienten wird erläutert, dass im Rahmen einer Therapie das Unterstützen von Vermeidungs- und Fluchtverhalten geradezu einem Kunstfehler gleichkäme, denn dies könnte möglicherweise sein agoraphobisches Verhalten wieder verstärken (zitiert nach: (Frank Jacobi & Silvia Schneider Die Angst vor der Angst – Angststörungen: Ursachen und Behandlungsmöglichkeiten erscheint in: Barnow, S., Freyberger, H.J., Fischer, W. & Linden, M. (Hrsg.) (im Druck). Formen, Ursachen und Behandlung psychischer Störungen. Bern: Huber.
- Die Entscheidung ob eine psychotherapeutische, hier immer ein Konfrontationstraining beinhaltende Behandlung, oder eine medikamentöse und psychotherapeutische Behandlung sinnvoll ist, sollte vom Facharzt getroffen werden.
- Leider werden immer noch oft Medikamente verordnet die bei dieser Erkrankung nicht wirksam sind oder ein unnötiges Abhängigkeitspotential haben.
- Dass Konfrontation auch nicht immer alles ist, sehen auch Verhaltenstherapeuten. z.B: Martin Hautzinger – Konfrontation ohne Kopf, Behandlungsprobleme, Psychotherapeut 1999 – 44:122–123 © Springer-Verlag 1999). Auch hier gilt eine Psychotherapieausbildung jeder Richtung ersetzt keine Kenntnis der aktuellen Literatur und vor allem nicht das Verstehen des Patienten.
- bei diesen Erkrankungen gilt ohne ausführliche Information über die körperlichen Angst- Symptome, keine sinnvolle Behandlung. Was sie selbst tun sollten: Denken Sie immer daran, dass Ihre Angstgefühle und die dabei auftretenden körperlichen Symptome nichts anderes sind als eine „Übersteigerung“ der, normalen Körperreaktion in einer Stress-Situation. Solche Gefühle und Körperreaktionen sind zwar sehr unangenehm, aber weder gefährlich noch in irgendeiner Weise schädlich. Nichts Schlimmes wird geschehen!
- Befürchtungen wie, ich bekomme einen Herzinfarkt, Ich verliere die Kontrolle über mich, ich werde verrückt, gehören zu der Angstsymptomatik dazu, sie werden von der Angst produziert. Befürchtungen werden nicht deshalb wahr weil sie vorhanden sind.
- Steigern Sie sich in Angstsituationen nicht selbst durch Gedanken wie: Was wird geschehen?“ und „Wohin kann das führen?“ in noch größere Ängste hinein. Konzentrieren sie sich nur auf das, was um Sie herum und mit Ihrem Körper geschieht – nicht auf das, was in Ihrer Vorstellung noch alles geschehen könnte. Versuchen Sie sich abzulenken – andere Menschen beobachten, Zeitung lesen, sich unterhalten…- und akzeptieren Sie dabei, dass dies nicht perfekt gelingen wird.
- Warten Sie ab und geben Sie der Angst Zeit vorüberzugehen. Bekämpfen Sie Ihre Angst nicht! Unser vegetatives Nervensystem sorgt selbst dafür, dass sich die Angstgefühle und die körperlichen Begleitsymptome automatisch zurückbilden, wenn wir nur lange genug in der gefürchteten Situation bleiben. Irgendwann ist das ausgestoßene Adrenalin verbraucht, und es bleibt nur eine Erschöpfung als Restsymptom zurück.
- Laufen Sie nicht davon. Akzeptieren Sie Ihre Angst. Gefühle lassen sich nicht direkt willentlich produzieren oder unterdrücken. Dies gilt allenfalls für die Art wie wir sie äußern. Unangenehme Gefühle werden schlimmer, wenn man sie direkt unterdrücken will.
- Angst zulassen und trotzdem handeln bedeutet die Hilflosigkeit überwinden und führt dazu, dass die Angst abnimmt
- Beobachten sie wie Ihre Angst von selbst wieder abnimmt, wenn Sie aufhören, sich in Ihre Gedanken (Angst vor der Angst) weiter hineinzusteigern.
- Die meisten Panikattacken hören nach 10- 30 min von alleine auf. Schlimmstenfalls dauern sie 2 Stunden.
- Wenn Sie lernen Ihre Angst zu akzeptieren nimmt die Angst vor der Angst ab, und Sie werden dadurch aus dem Kreislauf aussteigen und auch weniger Panikattacken bekommen.
- Denken Sie daran, dass es beim, Üben nur darauf ankommt zu lernen mit der Angst umzugehen – nicht, sie zu vermeiden. Nur so geben Sie sich selbst eine Chance Fortschritte zu machen.
- Niemand kann genau erkennen was mit Ihnen los ist. Meist sehen andere gar nicht, dass es Ihnen schlecht geht. Versuchen Sie sich von dem Gedanken zu lösen, was andere denken könnten, wenn diese Ihre Angst bemerken. Wenn es schlimm ist, kann es sein, dass andere tatsächlich sehen, dass es Ihnen nicht gut geht. Die meisten haben dafür Verständnis und bieten im Zweifel Hilfe an.
- Benutzen Sie Angehörige und Freunde nicht dazu Ihnen das abzunehmen, was Sie aus Angst unterlassen. Sie werden dadurch unselbständig, abhängig und bekommen immer mehr Angst.
- Führen Sie keine sich wiederholende Gespräche über Ihre Ängste. Sprechen Sie diese kurz an und wechseln Sie dann das Thema. Anderenfalls steigern Sie sich nur selbst unnötig wieder in Angst besetzte Vorstellungen hinein. Sie sind ein interessanterer Gesprächspartner, wenn Sie auch über andere Themen sprechen können und dies lenkt auch Sie selbst von den Ängsten ab.
- Halten Sie sich innere Ziele vor Augen, welche Fortschritte Sie schon – trotz aller Schwierigkeiten – gemacht haben.
- Zu hohe Ansprüche an sich selbst und die eigene Leistungsfähigkeit fördern Angst. Wer beispielsweise seine Leistungsgrenzen in Prüfungen testen will, und das Erreichen eines hervorragenden Ergebnisses als überaus wichtigen Lebensinhalt begreift, muss die für die Zielerreichung notwendige Belastung in Kauf nehmen und riskiert damit auch unweigerlich das Risiko, notfalls massive Angstzustände ertragen zu müssen. Ein eintretender Misserfolg lässt sich dann nicht einfach wegstecken, wiederholte Misserfolge nicht locker wegattributieren oder gar vollständig verdrängen. Wenn ein Student eine solche Strategie im Umgang mit der Bedrohung ohne jede Beschönigung vor sich selbst akzeptieren kann, so ist dem schwerlich etwas entgegenzuhalten. Probleme im Umgang mit der Bedrohung ergeben sich stets dann, wenn der Student sein eigenes Vorgehen nur noch schlecht kontrollieren kann und er den Eindruck hat, dass sich die Prozesse verselbständigen. Dann handelt er häufig so, wie er selbst gar nicht handeln will: zum Beispiel glaubt er, es sei vernünftig, die Prüfung nicht so wichtig zu nehmen, kann diese Ansicht aber selbst nicht glaubwürdig vertreten, weiß, dass seine ständigen Zweifel nicht weiterführen, zweifelt aber unverdrossen weiter, usw.

