Eine Substanzabhängigkeit oder substanzbezogene Abhängigkeit ist ein Syndrom von körperlichen, kognitiven und emotionalen Störungen sowie Störungen auf der Verhaltensebene und im sozialen Bereich, das durch den kontinuierlichen Konsum von psychoaktiven Substanzen über längere Zeit entsteht bzw. verstärkt wird. Der Missbrauch kann bei einer Abhängigkeit trotz deutlicher und auch subjektiv wahrgenommener negativer Folgen nicht aus eigener Kraft unterbrochen werden.
Umgangssprachlich wird häufig auch von Sucht gesprochen, wobei der Begriff der Sucht von der WHO nicht mehr offiziell verwendet wird. In der Medizin werden daher stattdessen die Begriffe Abhängigkeitssyndrom, Abhängigkeit, Konsumstörung und Substanzmissbrauch verwendet.
Aus der Gewohnheit wird für die Betroffenen eine subjektive Notwendigkeit, die oft dann vor allem anderen steht. Eine Liste von Suchtmitteln wird immer aktualisierungsbedürftig bleiben. Zu jeder Zeit haben Menschen immer wieder neue psychotrope Substanzen entwickelt, von denen viele dann einen Teil der Verführten schwer geschädigt haben.
Alkohol und Nikotin bleiben aber in unserer Gesellschaft die folgenreichsten Suchtmittel, und die Suchtmittel, die am häufigsten zur Substanzabhängigkeit führen. Dies hat auch kulturelle und juristische Gründe.
Suchtmittel werden regelmäßig als Selbstmedikation eingesetzt. Als „Beruhigungsmittel“ sollen sie helfen, Hemmungen und Ängste im Kontakt abzubauen, Mut machen, Jugendlichen in der Disko die Annäherung ans andere Geschlecht erleichtern, helfen den Ärger „hinunter zu schlucken“, oder über Belastungen, Ängste oder Depressionen hinweghelfen. Andere Suchtmittel werden zur „Leistungssteigerung“ eingenommen.
Diagnostische Kriterien für ein Abhängigkeitssyndrom (nach DSM-5 / ICD-10):
Ein unangepasstes Muster von Substanzgebrauch (Alkohol) führt in klinisch bedeutsamer Weise zu Beeinträchtigungen oder Leiden, wobei sich mindestens drei der folgenden Kriterien manifestieren, die zu irgendeiner Zeit in demselben 12-Monats-Zeitraum auftreten:
(1) Toleranzentwicklung, definiert durch eines oder folgenden Kriterien:
- Verlangen nach ausgeprägter Dosissteigerung, um einen Intoxikationszustand oder erwünschten Effekt herbeizuführen.
- Deutlich verminderte Wirkung bei fortgesetzter Einnahme derselben Dosis.
(2) Entzugssymptome, die sich durch eines der folgenden Kriterien äußern:
- Charakteristisches Entzugssyndrom der jeweiligen Substanz
- Dieselbe (oder eine sehr ähnliche) Substanz wird eingenommen, um Entzugssymptome zu lindern oder zu vermeiden.
(3) Die Substanz wird häufig in größeren Mengen oder länger als beabsichtigt eingenommen.
(4) Anhaltender Wunsch oder erfolglose Versuche, den Substanzgebrauch zu verringern oder zu kontrollieren.
(5) Es wird viel Zeit für Aktivitäten aufgewendet, um die Substanz zu beschaffen.
(6) Wichtige soziale, berufliche oder Freizeitaktivitäten werden aufgrund des Substanzmissbrauchs aufgegeben oder eingeschränkt.
(7) Fortgesetzter Substanzmissbrauch trotz Kenntnis eines anhaltenden oder wiederkehrenden körperlichen oder psychischen Problems, das wahrscheinlich durch den Substanzmissrauch verursacht oder verstärkt wurde.
Ursachen der Abhängigkeit
Wo kommt Sucht her? Machen Probleme Menschen zu Alkoholikern oder macht das Suchtmittel immer mehr Probleme? Die Unterscheidung zwischen den Symptomen, Ursachen und Folgen ist bei jeder Form des Drogenmissbrauchs schwierig.
Eine genetische Veranlagung zu Suchterkrankungen ist gesichert.
Man weiß außerdem, dass ein zerrüttetes Elternhaus, inkonsequente Erziehung, inadäquate Betreuung, suchtkranke Eltern, Vernachlässigung, Misshandlungen, ADHS oder Störung des Sozialverhaltens bei Kindern und Jugendlichen Süchte begünstigen. Bestimmte soziale Gruppen und deren Normen können die Entwicklung einer Suchterkrankung fördern.
Abhängigkeit entsteht aus einem Zusammenwirken von genetischen Faktoren, Umwelteinflüssen (insbesondere in besonders empfindlichen Phasen der Gehirnentwicklung), kulturellen Faktoren und sozialen Faktoren. Eindimensionale Erklärungen der Ursachen greifen hier zu kurz.
Ursachen für (Alkohol-) Abhängigkeit in der Kindheit und Jugend
Besonders wichtig in der Entwicklung von Substanzabhängikeiten scheinen kritische Entwicklungsphasen in der Jugend zu sein. Bei Jugendlichen finden sich besondere Phasen der Hirnreifung in bestimmten Hirngebieten. Dabei entwickelt sich hier zeitgleich in den selben Regionen des Gehirns Motivation, Impulsivität, und Abhängigkeit.
Jugendliche Impulsivität und Neugier, die Suche nach neuen Wegen, sind normalerweise vorübergehende Verhaltensweisen, die zum Teil mit Reifungsprozessen in frontalen corticalen und subcortikalen monoaminergen System zu erklären sind. Diese Entwicklungsprozesse beeinflussen Lernvorgänge vor allem in der Suche nach der Erwachsenenrolle positiv, bedingen aber eine vermehrte Anfälligkeit für abhängiges Verhalten und Drogenmissbrauch.
Jugendliche mit passiver Gewalterfahrung entwickeln häufiger Abhängigkeiten.
Biochemische Ursachen von Abhängigkeit und Sucht
Neurochemische Studien zeigen, dass ein schneller Anstieg der Dopaminkonzentration in bestimmten Gehirngebieten (Hirnbelohnungssystem mit Schwerpunkt Basalganglien und Cingulum) durch Drogen bewirkt wird, die abhängig machen. Nach chronischem Drogenmissbrauch und im Entzug geht die Dopaminkonzentration in diesen Hirngebieten massiv zurück. Es kommt zu einer Dysfunktion präfrontaler Hirnregionen (einschließlich des orbitofrontalen Cortex und des Gyrus cinguli).
Diese Veränderungen der Dopaminfunktion des Gehirns verursachen auch eine verminderte Sensitivität für natürliche Verstärker oder Belohnungen. Auch diese natürlichen Verstärker wirken über Dopamin, sodass diese dann ebenfalls in ihrer Wirkung gestört werden. Es tritt also eine Zerstörung der Wirkung natürlicher Verstärker oder Belohnungen auf frontale corticale Funktionen ein. Auch Kontrollmechanismen und Beruhigungsmechanismen werden gestört oder zerstört.
Untersuchungen mit funktionaler Bildgebung haben gezeigt, dass während einer Drogen- oder Alkoholintoxikation oder während des Craving, diese frontalen Regionen aktiviert werden. Sie sind dabei Teil eines komplexen Regelsystems eben dieses Hirnbelohnungssystems. Mit beteiligt sind dabei für die Belohungen der Nucleus accumbens, für die Motivation der orbitofrontale Cortex, für das Gedächtnis die Amygdala und der Hippocampus und für die kognitive Kontrolle die präfrontale Hirnrinde und der Gyrus cinguli.
Natürliche Verstärker sind nicht in der Lage in ähnlicher Geschwindigkeit die selben Reaktionen im Gehirn hervorzurufen wie dies drogeninduzierte Stimuli tun. Die Schwelle ab wann ein Verhalten, ein Gewinn oder ein Erlebnis als Belohnung empfunden werden, wird heraufgesetzt. Die hohen Grade der Stimulation sind mit Erlebnissen nicht mehr erreichbar.
Gleichzeitig werden Hirngebiete, die für die kognitive Kontrolle zuständig sind, herunterreguliert. Im Gedächtnis wird in der Erwartung einer Droge eine besondere Belohnung als erreichbar simuliert, es kommt bei der Suche nach der Droge zu einer Überreaktion der Belohungs- und Motivationssysteme. Auf andere Reize reagieren diese immer weniger. In der Behandlung ist es vor allem am Anfang schwierig, wieder attraktive Belohnungssysteme für die Betroffenen aufzubauen.
Hinzu kommt, dass auch bei Substanzabhängigkeiten wie der Alkoholabhängigkeit, Heroinabhängigkeit etc. sich in Experimenten ein erheblicher Placeboeffekt zeigt.
Psychische Folgen der Sucht
Suchterkrankungen verursachen sekundäre psychische Störungen, beispielsweise kann Cannabismissbrauch zu amotivationalen Syndromen oder drogeninduzierten Psychosen führen. Alkoholmissbrauch begünstig Gewalttätigkeit, Delinquenz und eine Verflachung der Persönlichkeit. Alkohol- und Drogenmissbrauch verschlechtern den Verlauf von Essstörungen wie einer Bulimia nervosa, Persönlichkeitsstörungen oder psychischen Störungen wie Schizophrenien oder Depressionen erheblich.
Sucht begünstigt allgemein ein Scheitern von Beziehungen, mangelnden beruflichen Erfolg, Arbeitslosigkeit und nicht selten Verwahrlosung.
Ob nun Delinquenz, Scheidung oder Arbeitslosigkeit im Einzelfall Ursache oder Auswirkung der Substanzabhängigkeit waren, kann man nicht immer sicher unterscheiden. Sicher ist, dass Substanzabhängigkeit in der Regel die Lösung der Probleme erschwert.
Alkohol- und/oder Substanzmissbrauch erhöht das Risiko einer bleibenden Störung des Sozialverhaltens.
Abhängigkeit von „banalen“ Substanzen wie Nasenspray
Im Einzelnen kann es schwierig sein zu definieren, wann eine Substanz eine Gewöhnung, Toleranzentwicklung oder Entzugssymptome auslöst und wann ein Substanzgebrauch als Abhängigkeit zu werten ist. So führt der regelmäßige Gebrauch von einfachen Schmerzmitteln wie Ibuprofen oder von Nasentropfen und Abführmittel unzweifelhaft zu Gewöhnung, Toleranzentwicklung und/oder Entzugssymptomen. Ob es sinnvoll ist, den Missbrauch dieser Substanzen in der selben Kategorie zu sehen wie Alkoholabhängigkeit, Drogenmissbrauch, Cannabismissbrauch, Heroin- oder Kokainabhängigkeit, Rauchen, etc. ist kontrovers.
Behandlung von Substanzabhängigkeiten wie Alkoholsucht
Die Behandlung von Substanzabhängigkeiten richtet sich nach der persönlichen Situation und der speziellen Suchtproblematik. Meist ist eine Kombination von Suchtberatungsstellen, Ärzten und Selbsthilfegruppen sinnvoll. Manchmal ist ein stationäre Entgiftung und anschließende Langzeitrehabilitation auch stationär notwendig.
Ein wesentlicher Faktor, der bei der Abstinenz hilft, ist auch der Abstand vom Suchtmittel. Je größer der zeitliche Abstand, umso einfacher wird die Abstinenz.
Besonders gefährlich ist der Entzug von Alkohol- und Benzodiazepinen. Dieser ist körperlich auch deutlich gefährlicher als ein Heroinentzug. Der Entzug von Alkohol sollte deshalb bei eindeutiger körperlicher Abhängigkeit auch stationär erfolgen.
Der alleinige körperliche Entzug hält aber die wenigsten Suchtkranken abstinent. Abhängige, die davon ausgehen, nach einem alleinigen körperlichen Entzug problemlos dauerhaft abstinent bleiben zu können, überschätzen sich hier in der Regel selbst.
Wenn der körperliche Entzug überstanden ist, gilt es auch zu verstehen, dass das jeweils momentane dringende Bedürfnis nach dem Suchtmittel in aller Regel nur jeweils kurzdauernd anhält, auch wenn es viele Male am Tag auftreten kann. Wurden neue Strategien im Umgang mit solchen Situationen eingeübt und das Zutrauen über eine ausreichende Zeit erworben sie zu überstehen, ist auch die dauerhafte Abstinenz erreichbar.
Für Menschen, die an einer Substanzabhängigkeit leiden gilt in der Regel der Grundsatz, dass eine lebenslange vollständige Abstinenz sinnvoll ist. Kontrolliertes Trinken etc. ist für den bei weitem überwiegenden Teil der Abhängigen nicht erreichbar.
Prognose bei Alkoholabhängigkeit und anderen Substanzabhängigkeiten
Erhaltene soziale Bindungen und soziale Integration bessern die Prognose bei vorhandenen Substanzabhängigkeiten. Alleinstehende, arbeitslose Menschen haben eine schlechtere Prognose als verheiratete oder in stabiler Partnerschaft lebende Menschen, die noch ihren Arbeitsplatz erhalten haben. Dies gilt auch wenn – wie letztlich oft – die Drohung des Partners oder Arbeitsgebers häufig den überwiegenden Therapieanstoß gibt.
Je mehr Substanzen missbraucht werden, je früher damit begonnen wurde, je deutlicher körperliche Entzugsymptome sind, je mehr der Betroffene bereits durch Vorstrafen etc. am Rande der Gesellschaft steht, umso schlechter die Prognose.
Insgesamt ist die Prognose einer Alkoholsucht unter adäquater Therapie jedoch relativ gut. Besteht ein ausdrücklicher eigener Therapiewunsch und wird diese Therapie fachgerecht begleitet, dann sind dauerhafte Abstinenzquoten von bis zu 70% möglich. Unbehandelt führt eine Alkoholsucht hingegen zu einer deutlichen Verkürzung der Lebenserwartung.
Bei einer Heroinsucht ist die Prognose insgesamt schlechter und es ist häufiger eine längerfristige medikamentöse Unterstützung zum Erhalt der Abstinenz erfoderlich.
Auch gleichzeitig vorhandene andere psychische Störungen oder schwere körperliche Folgen der Substanzabhängigkeit (Komorbidität) verschlechtern die Prognose.
Nicht substanzgebundene Abhängigkeiten
Der Begriff der Abhängigkeit wird auch für Verhaltensstörungen, bei denen es nicht zu einer Einnahme von abhängig machenden Substanzen kommt, verwendet. Sicher ist, dass manche Verhaltensweisen, die unabhängig von der Einnahme einer Substanz sind, Abhängigkeits- oder Suchtkriterien erfüllen. Ein Beispiel ist die Spielsucht oder auch die zweifellos existente Internetsucht.
Gründe für den Substanzgebrauch – Probleme lösen mit Alkohol?
Im Grunde sind Suchtmittel Psychopharmaka mit vergleichsweise ungünstigem Nebenwirkungsprofil. Weder Menschen noch Versuchstiere mögen den Geschmack von Alkohol und Nikotin spontan. Erwartungen zur Wirkung und an zweiter Stelle die allgemein unspezifisch dämpfende oder anregende Wirkung der Suchtmittel führen dazu, dass sich Menschen trotz des zunächst unangenehmen Geschmacks und Geruchs an die Suchtmittel und deren Konsum gewöhnen. Die allgemeine Dämpfung und Verlangsamung des Geistes ist auch die Ursache für die beruhigende Wirkung.
Unangenehme Anspannung wird durch die verschlechterte Verarbeitungskapazität des Gehirns einfach weniger wahrgenommen. Dies ist auch der Grund, warum Suchtmittel keine Probleme lösen, sondern bestenfalls deren Wahrnehmung zeitweise unterdrücken. Nach und nach schaffen die Suchtmittel dann eigene Probleme und womöglich körperliche Entzugserscheinungen, spätestens dann sind die vorherigen Probleme nicht nur wieder da, sondern auch deutlich vergrößert.
Die verschlechterte Verarbeitungskapazität des Gehirns begünstigt im Stadium verminderter Kritikfähigkeit Hochrisikoverhalten. Ungeplante und im nüchternen Zustand nicht gewollte sexuelle Aktivitäen vergrößern nicht nur das Risiko, dass Beziehungen in die Brüche gehen und ungewollte Schwangerschaften entstehen, auch das Risiko einer Ansteckung mit einer Geschlechtskrankheit steigt. Unfälle, Gewalttaten, Selbstverletzungen und Suizidversuche sind im Rahmen akuter Intoxikationen deutlich häfiger.
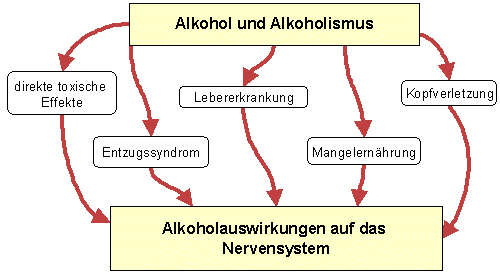
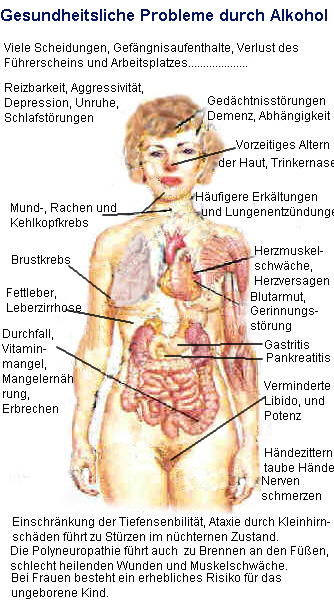
Folgen der Alkoholsucht
Quellen und Literatur
- Siehe auch unter Alkoholfolgen Alkohol im Straßenverkehr, Drogenmißbrauch Ecstasy, Cannabis, Heroin Kokain Raucher, Synapse
- K. Leslie MD Youth substance use and abuse: challenges and strategies for identification and intervention Can. Med. Assoc. J., January 15, 2008; 178(2): 145 – 148. [Full Text] [PDF]
- R. A. Chambers, J. R. Taylor, and M. N. Potenza Developmental Neurocircuitry of Motivation in Adolescence: A Critical Period of Addiction Vulnerability Am. J. Psychiatry, June 1, 2003; 160(6): 1041 – 1052. [Abstract] [Full Text]
- N. D. Volkow, J. S. Fowler, and G.-J. Wang The addicted human brain: insights from imaging studies J. Clin. Invest., May 15, 2003; 111(10): 1444 – 1451. [Full Text] [PDF]
- R. E. SEE, R. A. FUCHS, C. C. LEDFORD, and J. McLAUGHLIN Drug Addiction, Relapse, and the Amygdala Ann. N.Y. Acad. Sci., April 1, 2003; 985(1): 294 – 307.
- R. Vermeiren, M. Schwab-Stone, D. Deboutte, P. E. Leckman, and V. Ruchkin Violence Exposure and Substance Use in Adolescents: Findings From Three Countries Pediatrics, March 1, 2003; 111(3): 535 – 540. [Abstract] [Full Text] [PDF]
- Leshner, A.I. 1997. Addiction is a brain disease, and it matters. Science. 278:45-47. Pu, L., Bao, G.-B., Xu, N.-J., Ma, L., Pei, G. (2002). Hippocampal Long-Term Potentiation Is Reduced by Chronic Opiate Treatment and Can Be Restored by Re-Exposure to Opiates. J. Neurosci. 22: 1914-1921 [Abstract] [Full Text]
- van Ree, J. M., Gerrits, M. A. F. M., Vanderschuren, L. J. M. J. (1999). Opioids, Reward and Addiction: An Encounter of Biology, Psychology, and Medicine. Pharmacological Reviews 51: 341-396
- Torres, G., Horowitz, J. M. (1999). Drugs of Abuse and Brain Gene Expression. Psychosom Med 61: 630-650 [Abstract] [Full Text] D. KNOCH and E. FEHR Resisting the Power of Temptations: The Right Prefrontal Cortex and Self-Control Ann. N.Y. Acad. Sci., May 1, 2007; 1104(1): 123 – 134.
- M. N. Potenza To Do or Not To Do? The Complexities of Addiction, Motivation, Self-Control, and Impulsivity Am J Psychiatry, January 1, 2007; 164(1): 4 – 6. [Full Text]
- C. A. Johnson, S. Cen, P. Gallaher, P. H. Palmer, L. Xiao, A. Ritt-Olson, and J. B. Unger Why Smoking Prevention Programs Sometimes Fail. Does Effectiveness Depend on Sociocultural Context and Individual Characteristics? Cancer Epidemiol. Biomarkers Prev., June 1, 2007; 16(6): 1043 – 1049. [Abstract]
- T. E. Wilens Attention Deficit Hyperactivity Disorder and Substance Use Disorders Am J Psychiatry, December 1, 2006; 163(12): 2059 – 2063. [Full Text]
- J. M. Bjork, B. Knutson, G. W. Fong, D. M. Caggiano, S. M. Bennett, and D. W. Hommer Incentive-Elicited Brain Activation in Adolescents: Similarities and Differences from Young Adults J. Neurosci., February 25, 2004; 24(8): 1793 – 1802. [Abstract]

